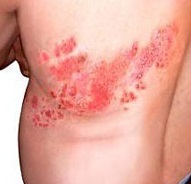
 Półpasiec nazywany jest również opryszczką półpaśca - infekcją wirusową, której towarzyszy silny ból i wysypki skórne.
Półpasiec nazywany jest również opryszczką półpaśca - infekcją wirusową, której towarzyszy silny ból i wysypki skórne.
Choroba wywołuje wirus opryszczki (herpes zoster), działa jako czynnik wywołujący ospę wietrzną, która w kręgach medycznych jest nazywana "ospą wietrzną".
Wyglądy półpasiec występują z reguły zimą i jesienią, a częściej u osób starszych. Ten czas i wiek wynikają z prostego faktu - stanu odporności, który jest niższy w tych porach roku i osłabiony u osób starszych ze względu na wiek.
Przyczyny
Co to jest? Tak więc, półpasiec jest w zasadzie opryszczką. Ale to nie jest ta, którą zwykle nazywamy zimnem. Tutaj wszystko jest o wiele poważniejsze. Chodzi o Varicella zoster. Jest znany wielu osobom z aktywnej choroby wieku dziecięcego - ospy wietrznej.
Osoba, która zachorowała na ospę wietrzną, staje się nosicielem wirusa, który był nieaktywny przez długi czas. Zwykle wirus jest zlokalizowany w tkankach nerwowych. Według lekarzy wirus staje się aktywny, najczęściej z powodu osłabienia odporności, częstego stresu i nerwowego przeciążenia.
Prowadź rozwójpółpasiec u dorosłych może:
- Silny stres, wyniszczająca praca;
- przyjmowanie leków obniżających obronę organizmu;
- różne nowotwory złośliwe, limfogranulomatoza i chłoniaki nieziarnicze;
- efekt radioterapii;
- transplantacja szpiku kostnego i narządów;
- Zakażenie wirusem HIV w fazie przejścia na AIDS.
Osłabiona odporność jest przyczyną, że ta choroba najczęściej pojawia się u osób starszych i tych, którzy niedawno cierpieli na hormon, naświetlanie lub chemioterapię.
Klasyfikacja
W większości przypadków półpasiec występuje w typowej postaci, która jest klasyfikowana jako zwojowa, jej objawy zostaną opisane poniżej. Ale w niektórych przypadkach choroba może przejawiać się w innych postaciach klinicznych:
- Ucho. Wysypka jest zlokalizowana na małżowinie usznym, w zewnętrznym przewodzie słuchowym.
- Oko. Wybrzuszenia są wybierane jako miejsce lokalizacji nerwu trójdzielnego i pojawiają się na skórze twarzy, błony śluzowej nosa i błony śluzowej oczu.
- Gangrenous (nekrotyczny). Rozwija się u osób o osłabionej odporności.
- Meningoencephalitic. Występuje dość rzadko i różni się w ciężkim przebiegu.
- Nieudane. Uważa się ją za najłatwiejszą formę choroby, charakteryzującą się brakiem wysypki pęcherzykowej i silnym zespołem bólowym.
- Bubble. Postaci tej towarzyszy pojawienie się dużych pęcherzy wypełnionych płynem surowiczym.
- Krwotoczny. Ta forma charakteryzuje się pojawieniem się bąbelków wypełnionych krwawą zawartością.
Objawy półpaść u dorosłych
Całkowity czas przebiegu półpaśca u osoby od pojawienia się pierwszych objawów do całkowitego zniknięcia strupów na skórze wynosi zwykle 20-30 dni. Czasami choroba może kończyć się całkowicie w ciągu 10-12 dni.
Jest bardzo charakterystyczne dla półpaśca, że wysypki z nim pojawiają się z jednej strony ciała. W przeważającej większości przypadków wszystkie zewnętrzne objawy półpaśca występują na ciele - w klatce piersiowej, brzuchu i miednicy. W rzadszych przypadkach można je zlokalizować na dłoniach, stopach i głowie.
Początkowy okres choroby jest podobny do objawów przeziębienia lub ARVI. Charakteryzuje się ogólnym złym samopoczuciem, bólem nerwowym o różnym natężeniu, trwa średnio 2-4 dni:
- Ból głowy.
- Podgorączkowa temperatura ciała, rzadziej gorączka do 39 ° C.
- Dreszcze, słabość.
- Zaburzenia dyspeptyczne, zaburzenia żołądkowo-jelitowe.
- Ból, swędzenie, pieczenie, mrowienie w nerwach obwodowych w miejscu, w którym będą wysypki.
- Najczęściej z ostrym procesem stają się bolesne, a regionalne węzły chłonne rosną.
- W ciężkich przypadkach może wystąpić opóźnienie w oddawaniu moczu i inne zaburzenia niektórych układów i narządów.
Kolejny etap charakteryzuje się obrzękiem różowych plamek, są zgrupowane w grudki rumieniowe w ciągu 3-4 dni, które szybko zamieniają się w pęcherzyki. Około 6 do 8 dnia pęcherzyki zaczynają się wysychać, na ich miejscu pojawiają się żółto-brązowe skórki, które później same z siebie odpadną, w ich miejscu może pozostać nieznaczna pigmentacja.
Bolesne odczucia, nazywane nawet neuralgią poopryszczkową, mogą dręczyć człowieka przez kilka tygodni, a nawet miesiące po zniknięciu innych objawów.
Nietypowy prąd
Wyżej opisana klinika jest typowa dla typowej postaci choroby, ale czasami wysypki mogą mieć inny charakter:
- Nieudana forma- po utworzeniu grudek wysypka gwałtownie się cofa, omijając fazę bąbelkową.
- Forma bąbelkowaróżni się w zależności od rozwoju większych bąbelków, zgrupowanych; Elementy wysiękowe mogą się łączyć, tworząc bąbelki - o nierównych krawędziach ząbkowanych.
- Postać pęcherzowa- pęcherzyki łączą się, tworząc duże bąbelki z krwotoczną zawartością.
- Gangrenowska formapółpasiec - najsilniejszy przejaw choroby; W miejscu pęcherzyków rozwijają się zmiany wrzodziejąco-martwicze - z wynikiem w bliznach; podczas gdy obserwuje się ciężki stan ogólny (odzwierciedla wyraźną immunosupresję).
- Uogólniona forma- Po pojawieniu się miejscowych wysypek, nowe pęcherzyki rozprzestrzeniają się po powierzchni skóry i błon śluzowych (podobna postać często występuje w niedoborach odporności).
Warto zauważyć, że zanim pojawi się wysypka, diagnoza półpaśca jest praktycznie niemożliwa. Pojawiające się bóle (w zależności od lokalizacji) mogą przypominać choroby serca, płuc, układu nerwowego. Po wystąpieniu charakterystycznej wysypki - z jednostronną lokalizacją elementów wysiękowych wzdłuż nerwów (elementy monomorficzne - pęcherzyki różne rozmiary), a także wyraźne bóle neurologiczne - diagnoza półpaśca - nie powoduje trudności.
Półpasiec: zdjęcie
Jako herpes zoster u osoby dorosłej, oferujemy szczegółowe zdjęcie wysypek na skórze.
Komplikacje
W ciężkim przebiegu klinicznym i niewystarczającym leczeniu półpasiec może prowadzić do poważnych powikłań:
- Najczęstszym (do 70%) jest neuralgia popółpaścowa. Bóle wzdłuż nerwu są pozostawione przez miesiące, a niektóre utrzymują się przez lata, a im starszy pacjent, tym bardziej prawdopodobne, że to komplikacje rozwiną się;
- Paraliż, objawiający się porażką motorycznych gałęzi nerwów;
- Paraliż nerwu twarzowego i skrzywienie twarzy po jednej stronie;
- Zapalenie płuc, dwunastnicy, pęcherza moczowego;
- Zmiany w oku o różnym nasileniu;
- Zapalenie opon mózgowo-rdzeniowych jest niezwykle rzadką, ale najniebezpieczniejszą komplikacją. W okresie od 2 do 20 dni od wystąpienia choroby występują silne bóle głowy, światłowstręt, wymioty, mogą pojawić się halucynacje i utrata przytomności.
W związku z ryzykiem rozwoju konsekwencji, specjaliści zachęcają pacjentów do odmowy samodzielnego leczenia w domu i na czas, aby uzyskać pomoc od wyspecjalizowanych instytucji.
Leczenie półpaśca u ludzi
Nieskomplikowane sprawy są traktowane w domu. Hospitalizacja jest wskazana wszystkim osobom z podejrzeniem rozłożenia procesu, z uszkodzeniem oczu i mózgu.
W większości przypadków półpasiec u osoby dorosłej może ustąpić sam w przypadku braku leczenia. Jednak bez stosowania leków prawdopodobieństwo wystąpienia poważnych powikłań choroby jest wysokie, podobnie jak niezdolność do tolerowania silnego bólu w ostrej i przewlekłej fazie. Metody terapii mają na celu przyspieszenie powrotu do zdrowia, zmniejszenie bólu i zapobieganie efektom opryszczki.
Schemat leczenia półpaśca u ludzi opiera się na stosowaniu następujących leków:
- Leki przeciwwirusowe. Do leczenia półpaśca stosuje się acyklowir, walacyklowir i famcyklowir. Na początku leczenia w ciągu 72 godzin od pojawienia się pierwszej wysypki są w stanie zmniejszyć nasilenie bólu, zmniejszyć czas trwania choroby i prawdopodobieństwo neuralgii poopryszczkowej. Famcyklowir i walacyklowir mają wygodniejszy sposób podawania niż acyklowir, ale są mniej badane i kilka razy droższe.
- Środki znieczulające. Znieczulenie jest jednym z kluczowych momentów w leczeniu półpaśca. Odpowiednie znieczulenie pozwala normalnie oddychać, poruszać się i zmniejszać dyskomfort psychiczny. Spośród powszechnych środków przeciwbólowych należy stosować: Ibuprofen, Ketoprofen, Dexketoprofen itp.
- Leki przeciwdrgawkowe. Leki przeciwdrgawkowe są powszechnie stosowane w epilepsji, ale mają również zdolność do zmniejszania bólu neuropatycznego. W przypadku półpaśca niektóre z nich mogą być stosowane, na przykład gabapentyna i pregabalina.
- Leki przeciwdepresyjne. Wykazano pozytywną rolę leków przeciwdepresyjnych w leczeniu neuralgii poopryszczkowej.
- Kortykosteroidy. Redukuj stany zapalne i swędzenie. Niektóre badania wykazały ich zdolność w połączeniu ze środkami przeciwwirusowymi w zmniejszaniu objawów łagodnych i umiarkowanie ciężkich postaci choroby. Jednak leki te nie są obecnie zalecane do stosowania w tej chorobie.
Celem terapii lekowej jest przede wszystkim dla osób, które mają wysokie ryzyko powikłań, a także w przedłużonym przebiegu choroby. Leczenie farmakologiczne jest wskazane dla osób z niedoborami odporności i pacjentów, których wiek przekroczył barierę 50-letnią. Skuteczność terapii antywirusowej u młodych i zdrowych osób nie została udowodniona.
W przypadku gontów ważne jest, aby nie wpadać w panikę. W większości przypadków szybkie rozpoczęcie leczenia przeciwwirusowego daje szybki efekt i pomaga uniknąć powikłań. Jednak zaniedbanie wizyty u specjalisty, szczególnie w przypadku nerwu twarzowego lub nerwu trójdzielnego, również nie jest tego warte.
Do którego lekarza się zgłosić
Gdy na skórze lub błonach śluzowych znajdują się bąbelki, należy skontaktować się z dermatologiem. W niektórych przypadkach wymagane jest dodatkowe badanie neurologa. W przypadku długotrwałego, ciężkiego, nawracającego przebiegu należy skonsultować się z immunologiem i specjalistą chorób zakaźnych.

Jak wybrać probiotyki do jelita: lista leków.

Skuteczne i niedrogie syropy na kaszel dla dzieci i dorosłych.
Nowoczesne niesteroidowe leki przeciwzapalne.

Przegląd tabletek ze zwiększonej presji nowej generacji.
 Leki przeciwwirusowe są tanie i skuteczne.
Leki przeciwwirusowe są tanie i skuteczne.



