 אי ספיקת לב כרונית (CHF) היא מצב שבו נפח הפרשות הלב כל פעימת לב, כלומר, את הפונקציה שאיבה של הלב נופל, וכתוצאה מכך איברים ורקמות חסרים חמצן. כ -15 מיליון רוסים סובלים ממחלה זו.
אי ספיקת לב כרונית (CHF) היא מצב שבו נפח הפרשות הלב כל פעימת לב, כלומר, את הפונקציה שאיבה של הלב נופל, וכתוצאה מכך איברים ורקמות חסרים חמצן. כ -15 מיליון רוסים סובלים ממחלה זו.
תלוי במהירות כמה אי ספיקת לב מתפתח, הוא מחולק חריפה וכרונית. אי ספיקת לב חריפה יכולה להיות קשורה עם פציעות, רעלים, מחלת לב וללא טיפול יכול להוביל במהירות למוות.
אי ספיקת לב כרונית מתפתחת במשך זמן רב ומתבטאת במכלול של תסמינים אופייניים (קוצר נשימה, עייפות וירידה). פעילות גופנית, בצקת וכו '), אשר מזוהים עם זלוף לקוי של איברים ורקמות במנוחה או במהלך פעילות גופנית ולעתים קרובות עם החזקת נוזלים בגוף
הסיבות למצב זה מסכן חיים, תסמינים ושיטות הטיפול, כולל תרופות עממיות, נדבר על במאמר זה.
קפה
על פי הסיווג של ב. X. Vasilenko, N. ד Strazhesko, G. F. לאנג בפיתוח של אי ספיקת לב כרונית להבחין שלושה שלבים:
- אני אמנות. (HI) הראשונית, או חוסר סמוי, אשר באה לידי ביטוי בצורה של dyspnoea ו דפיקות רק עם מאמץ פיזי ניכר כי לא גרם בעבר. בשאר המודינמיקה ותפקודי האיברים אינם מופרים, יכולת העבודה יורדת במקצת.
- שלב II - לידי ביטוי, כשל ממושך במחזור הדם, הפרעות המודינמיות (קיפאון במעגל קטן של מחזור) עם מאמץ גופני מועט, לפעמים במנוחה. בשלב זה מובאות שתי תקופות: תקופה א 'ו - ב'.
- שלב IIA - קוצר נשימה ודפיקות לב עם פעילות גופנית מתונה. צלקתיות לא אחידה. ככלל, אי ספיקת הדם היא בעיקר במעגל קטן של השאלה: שיעול יבש תקופתי, לפעמים hemoptysis, ביטויים של קיפאון בריאות (קרפיטוס ו rales שקט לחות בחלקים התחתונים), דפיקות, הפרעות באזור לב. בשלב זה, ביטוי ראשוני של קיפאון נצפה גם במעגל גדול של מחזור (בצקת קטנה על הרגליים והרגל התחתונה, עלייה קלה בכבד). בבוקר מתופעות אלה יורדות. ירידה חדה ביכולת העבודה.
- שלב IIB - קוצר נשימה במנוחה. כל הסימפטומים האובייקטיביים של אי ספיקת לב גדלים באופן דרמטי: ציאנוזה בולטת, שינויים עומדים בריאות, מתמשכים כאבים כואבים, אי סדרים בלב, דפיקות; סימני אי ספיקת דם לאורך מעגל גדול זרימת הדם, בצקת מתמשכת של הגפיים התחתונות והגזע, כבד צפוף מוגדל (שחמת לב של הכבד), hydrothorax, מיימת, אוליגוריה כבדה. המטופלים מושבתים.
- שלב III (שלב III) - שלב סופי, דיסטרופית של אי ספיקהבנוסף להפרעות המודינמיות, שינויים בלתי הפיכים במורפולוגיה באיברים מתפתחים (pneumosclerosis מפוזר, שחמת כבד, כליה מצטברת, וכו '). מטבוליזם שבור, דלדול של חולים מתפתח. הטיפול אינו יעיל.
בהתאםשלבים של תפקוד לקוי מבודדים:
- אי ספיקת לב סיסטולית (הקשורים הפרה של סיסטולה - תקופת התכווצות של חדרי הלב);
- אי ספיקת לב דיאסטולית (הקשורה לתפקוד דיאסטולי - תקופת הרפיה של חדרי הלב);
- אי ספיקת לב מעורבת (קשורה לירידת לחץ וסיסטולה ודיאסטולה).
בהתאםאזורים של קיפאון דם בולט מבודדים:
- אי ספיקת לב בחדר ימין (עם קיפאון של דם במעגל קטן של מחזור הדם, כלומר, בכלי הריאות);
- אי ספיקת לב בחדר שמאל (עם קיפאון של דם במעגל גדול של זרימת הדם, כלומר, כלי הדם של כל האיברים למעט הריאות);
- אי ספיקת לב דו-ספרתית (דו-חדרית) (עם קיפאון של דם בשני מעגלי השאלה).
בהתאםהתוצאות של מחקר פיזי נקבעות על ידי שיעורים על סולם Killip:
- אני (ללא סימנים של HF);
- II (מתבטא קלות, צפצופים קטנים);
- III (יותר בולט CH, צפצופים יותר);
- IV (לחץ קרדיוגני, לחץ דם סיסטולי מתחת 90 מ"מ כספית. c).
התמותה באנשים עם אי ספיקת לב כרונית גבוהה פי 4-8 מזו של בני גילם. ללא טיפול נכון ומדויק בשלב הפירוק, שיעור ההישרדות לאורך כל השנה הוא 50%, אשר דומה למספר סוגי סרטן.
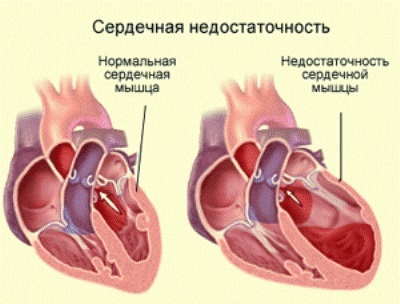
גורם לאי ספיקת לב כרונית
מדוע CHF מתפתח, ומה זה? הגורם לאי ספיקת לב כרונית הוא בדרך כלל נזק לב או הפרה של יכולתו לשאוב את כמות הדם הנכונה באמצעות כלי הדם.
הגורמים העיקריים למחלהשנקרא you
- מחלת לב איסכמית;
- לחץ דם ארטריאלי;
- מחלות לב.
יש גםגורמים מעוררים אחריםהתפתחות המחלה:
- סוכרת;
- קרדיומיופתיה - מחלת שריר הלב;
- הפרעות קצב - הפרת קצב הלב;
- דלקת שריר הלב - שריר הלב (שריר הלב);
- קרדיו - טרשת עורקים - נזק ללב, המאופיין בשגשוג של רקמת חיבור;
- עישון ואלכוהול.
על פי הסטטיסטיקה, אצל גברים, הסיבה השכיחה ביותר למחלה היא מחלת לב כלילית. אצל נשים, מחלה זו נגרמת בעיקר על ידי יתר לחץ דם עורקי.
מנגנון הפיתוח של CHF
- התפוקה (שאיבה) היכולת של הלב פוחתת - הסימפטומים הראשונים של המחלה מופיעים: חוסר סובלנות מאמץ פיזי, קוצר נשימה.
מנגנוני פיצוי קשורים לשמירה על תפקוד תקין של הלב: חיזוק שריר הלב, הגדלת האדרנלין, הגדלת נפח הדם עקב עיכוב נוזלי. - תפקוד לקוי של הלב: תאי השריר הפכו הרבה יותר גדולים, ומספר כלי הדם גדל מעט.
- מנגנוני פיצויים מתרוקנים. העבודה של הלב מחריף באופן משמעותי - עם כל דחיפה זה דוחף מספיק דם.
תסמינים
כמו הסימנים העיקריים של המחלה ניתן לזהות סימפטומים כגון:
- קוצר נשימה תכופים- מצב שבו יש את הרושם של חוסר אוויר, כך הוא הופך להיות מהיר ולא עמוק מאוד;
- עייפות מוגברת, המאופיינת במהירות של אובדן כוח בביצוע תהליך;
- עולהמספר פעימות לבלדקה;
- בצקת פריפריאלית, המצביעים על נסיגה גרועה של נוזל מן הגוף, מתחילים להופיע מן העקבים, ולאחר מכן ללכת גבוה יותר ומותן עד המותניים, שם הם עוצרים;
- שיעול- מן ההתחלה של הבגדים הוא יבש עם המחלה הזאת, ואז כיח מתחיל להתבלט.
אי ספיקת לב כרונית בדרך כלל מתפתחת לאט, אנשים רבים רואים בכך ביטוי של הזדקנות גופם. במקרים כאלה, חולים לעיתים קרובות עד הרגע האחרון למשוך עם פנייה קרדיולוג. כמובן, זה מסבך ומאריך את תהליך הטיפול.

תסמינים של אי ספיקת לב כרונית
השלבים הראשונים של אי ספיקת לב כרונית יכולים להתפתח בחדרי חדרים שמאל וימין, טיפוסים שמאליים וימניים. עם מהלך ארוך של המחלה, יש הפרות של תפקוד, בכל חלקי הלב. בתמונה הקלינית, אנו יכולים לזהות את הסימפטומים העיקריים של אי ספיקת לב כרונית:
- עייפות מהירה;
- קוצר נשימה, אסטמה לבבית;
- בצקת פריפריאלית;
- דפיקות.
תלונות על עייפות נעשות על ידי רוב החולים. נוכחות סימפטום זה נגרמת על ידי הגורמים הבאים:
- תפוקת לב קטנה;
- זרימת דם היקפית לא מספקת;
- מצב היפוקסיה של רקמות;
- התפתחות חולשת שרירים.
קוצר נשימה עם אי ספיקת לב עולה בהדרגה - תחילה מתרחשת עם מאמץ פיזי, לאחר מכן מופיע עם תנועות קלות ואפילו במנוחה. כאשר ההתפתחות הלבנית מתפתחת, מה שמכונה אסתמה לבבית - פרקי חנק המתרחשים בלילה.
הפרעת לילה שלילית (ספונטנית, פארוקסימאלית) יכולה להתבטא כ:
- התקפות קצרות של קוצר נשימה לילי פתיתי, העוברות באופן עצמאי;
- התקפים טיפוסיים של אסתמה לבבית;
- בצקת חריפה של הריאות.
אסתמה לב ובצקת ריאות הם בעיקר אי ספיקת לב חריפה, אשר התפתח על רקע אי ספיקת לב כרונית. אסטמה לב מתרחשת בדרך כלל במחצית השנייה של הלילה, אבל במקרים מסוימים הוא עורר על ידי מאמץ פיזי או התרגשות רגשית במהלך היום.
- במקרים קלההתקפה נמשכת מספר דקות ומאופיינת בתחושה של חוסר אוויר. החולה מתיישב, הריאות מקשיבות לנשימה קשה. לפעמים מצב זה מלווה שיעול עם הפרדה של כמות קטנה של ליחה. התקפים עשויים להיות נדירים - תוך מספר ימים או שבועות, אך עשויים לחזור מספר פעמים במהלך הלילה.
- בכבדותבמקרים לפתח התקפה חמורה לטווח ארוך של אסתמה לבבית. המטופל מתעורר, מתיישב, מטה את הגוף קדימה, מניח את ידיו על המותניים או על קצה המיטה. הנשימה נעשית מהירה, עמוקה, בדרך כלל בקושי בשאיפה ובנשיפה. Chrohes של הריאות עשוי להיות נעדר. במספר מקרים, ברונכוספזם עשוי להיות קשור, שיפור הפרעות אוורור ונשימה.
פרקים יכולים להיות כל כך לא נעים שהחולה עלול לפחד ללכת למיטה, גם אחרי שהסימפטומטולוגיה נעלמה.
אבחון CHF
באבחון אתה צריך להתחיל עם ניתוח של תלונות, זיהוי של תסמינים. חולים מתלוננים על קוצר נשימה, עייפות, דפיקות לב.
הרופא מבהיר את החולה:
- איך הוא ישן;
- האם מספר הכריות השתנה במהלך השבוע האחרון?
- אם האדם התחיל לישון יושב, במקום לשכב.
השלב השני של האבחון הואבדיקה גופנית, כולל:
- בדיקה של העור;
- הערכת חומרת השומן ומסת שריר;
- בדוק את נוכחות בצקת;
- מישוש הדופק;
- מישוש הכבד;
- הזעלת הריאות;
- הזעקה של הלב (צליל אני, מלמול סיסטולי בנקודה הראשונה של ההטעיה, ניתוח הטון השני, "קצב דוהר");
- במשקל (ירידה במשקל הגוף ב -1% ב -30 ימים מצביעה על התחלת cachexia).
מטרות האבחון:
- גילוי מוקדם של נוכחות של אי ספיקת לב.
- הבהרת חומרת התהליך הפתולוגי.
- קביעת האטיולוגיה של אי ספיקת לב.
- הערכת הסיכון של סיבוכים והתקדמות פתאומית של הפתולוגיה.
- אומדן התחזית.
- הערכה של הסבירות לסיבוכים של המחלה.
- מעקב אחר מהלך המחלה ותגובה בזמן לשינויים במצב המטופל.
משימות אבחון:
- אישור אובייקטיבי על נוכחות או היעדר שינויים פתולוגיים בשריר הלב.
- איתור סימנים של אי ספיקת לב של קוצר נשימה, עייפות מהירה, קצב לב מהיר, בצקת פריפריה, צפצופים רטובים בריאות.
- זיהוי פתולוגיה המוביל להתפתחות אי ספיקת לב כרונית.
- קביעת הבמה ואת הכיתה תפקודית של אי ספיקת לב על ידי NYHA (ניו יורק איגוד הלב).
- זיהוי של המנגנון העיקרי של התפתחות אי ספיקת לב.
- זיהוי גורמים וגורמים מעוררים המחריפים את מהלך המחלה.
- זיהוי של מחלות במקביל, הערכת הקשר שלהם עם אי ספיקת לב והטיפול בה.
- איסוף נתונים אובייקטיביים מספיק עבור הטיפול הנדרש.
- איתור נוכחות או היעדר אינדיקציות לשימוש בשיטות טיפוליות כירורגיות.
אבחון של אי ספיקת לב צריך להתבצע באמצעותשיטות סקר נוספות:
- EKG בדרך כלל מראה סימנים של היפרטרופיה ו איסכמיה שריר הלב. לעתים קרובות מחקר זה יכול לזהות הפרעות קצב או הפרעות הולכה.
- מדגם עם פעילות גופנית מתבצע כדי לקבוע סובלנות אליו, כמו גם שינויים האופייניים למחלת לב כלילית (סטיית קטע ST מן ECG מן האיזולין).
- ניטור הולטר יומי מאפשר לך להבהיר את מצב שריר הלב בהתנהגות אופיינית של המטופל, כמו גם במהלך השינה.
- מאפיין אופייני של CHF הוא הפחתת חלק פליטה, אשר ניתן לראות בקלות עם אולטרסאונד. אם אתה גם לבצע דופלרוגרפיה, את הפגמים הלב יהיה ברור, ועם המיומנות הנכונה אתה יכול אפילו לחשוף את התואר.
- אנגיוגרפיה כלילית וניתוחי הלב מבוצעים כדי להבהיר את מצב המיטה הכלילית, וגם מבחינת הכנה לפני הניתוח עם התערבויות פתוחות על הלב.
כאשר מאובחנים, הרופא שואל את המטופל על התלונות ומנסה לזהות את הסימנים האופייניים CHF. בין הראיות של אבחון, חשוב למצוא אדם עם היסטוריה של מחלת לב. בשלב זה, עדיף להשתמש א.ק.ג או לקבוע את פפטיד natriuretic. אם לא נמצא חריגה, אין CHF בבני אדם. אם נמצא ביטוי של נזק לשריר הלב, יש להפנות את המטופל לאקוקרדיוגרפיה כדי לקבוע את טבען של נגעים בלב, הפרעות דיסטוליות וכדומה.
בשלבים הבאים של אבחון הרופא לזהות את הסיבות לאי ספיקת לב כרונית, להבהיר את חומרת, הפיכות של שינויים כדי לקבוע את הטיפול המתאים. ניתן להקצות מחקרים נוספים.
סיבוכים
חולים עם אי ספיקת לב כרונית עלולים לפתח תנאים מסוכנים כמו
- דלקת ריאות מתמשכת וממושכת;
- היפרטרופיה פתולוגית של שריר הלב;
- תרומבואמבוליזם רבים עקב פקקת;
- תשישות כללית של הגוף;
- הפרת קצב הלב והולכת הלב;
- תפקודי כבד וכבד;
- מוות פתאומי מדום לב;
- סיבוכים thromboembolic (התקף לב, שבץ, thromboembolism של העורקים הריאתיים).
מניעת סיבוכים היא השימוש של תרופות מרשם, קביעת בזמן של אינדיקציות טיפול אופרטיבי, מינוי נוגדי קרישה לפי אינדיקציות, טיפול באנטיביוטיקה לפציעה ברונכופולונארית מערכת.

טיפול באי ספיקת לב כרונית
קודם כל, המטופלים מומלץ לעקוב אחר התזונה המתאימה להגביל פעילות גופנית. יש צורך לנטוש לחלוטין פחמימות מהיר, שומנים מוקשה, בפרט, מקור בעלי חיים, וגם לעקוב בקפידה את צריכת המלח. כמו כן, יש צורך מיד להפסיק לעשן ולשתות אלכוהול.
כל שיטות הטיפול הטיפולי באי ספיקת לב כרונית מורכבות ממכלול של אמצעים שמטרתם ליצור את התנאים ההכרחיים בחיי היום-יום, קידום ירידה מהירה בעומס על ה- SS, כמו גם שימוש בסמים שנועדו לעזור לעבוד שריר הלב ולהשפיע על תהליכים מופרעים של מלח מים חליפין. מטרת נפח הטיפול קשורה לשלב התפתחות המחלה עצמה.
טיפול באי ספיקת לב כרונית הוא ממושך. הוא כולל:
- טיפול תרופתי, שמטרתה להילחם בסימפטומים של המחלה הבסיסית ומבטלת את הגורמים התורמים להתפתחותה.
- מצב רציונלי, לרבות הגבלת פעילות העבודה בהתאם לצורות שלבי המחלה. זה לא אומר שהחולה צריך להיות תמיד במיטה. הוא יכול להסתובב בחדר, מומלץ להתאמן פיזיותרפיה.
- דיאטותרפיה. יש צורך לפקח על תכולת הקלוריות של מזון. זה חייב להתאים את משטר שנקבע של המטופל. צריכת הקלוריות הכוללת יורדת ב -30%. חולים עם תשישות, להיפך, מקבלים תזונה משופרת. במידת הצורך, מתבצעים ימי פריקה.
- טיפול קרדיוטי.
- טיפול עם משתנים, שמטרתו להחזיר את המאזן של מלח מים וחומצה בסיס.
מטופלים בעלי השלב הראשון מסוגלים לעבוד באופן מלא, בשלב השני קיימת יכולת מוגבלת או אבדה לחלוטין. אבל בשלב השלישי, חולים עם אי ספיקת לב כרונית זקוקים לטיפול מתמיד.
תרופות
הטיפול התרופתי באי ספיקת לב כרונית נועד להגביר את תפקודי ההתקשרות ולבטל את הגוף מנוזלים עודפים. בהתאם לשלב ואת חומרת הסימפטומים של אי ספיקת לב, את הקבוצות הבאות של תרופות הם prescribed:
- Vasodilators ומעכבי ACE- אנזים המרה אנזיוטנסין (enalapril, captopril, lisinopril, perindopril, ramipril) - להוריד את הטון של כלי, להרחיב ורידים ועורקים, ובכך להפחית את ההתנגדות וסקולרית במהלך התכווצויות לב ולתרום לעלייה תפוקת הלב;
- גליקוזידים לבביים (דיגוקסין, סטרופאנטין וכו ')- להגדיל את contractility של שריר הלב, להגדיל את הפונקציה המשאבה ואת dioresis, לקדם סובלנות משביע רצון של מאמץ פיזי;
- חנקות (nitroglycerin, nitron, condac, וכו ')- לשפר את מילוי הדם של החדרים, להגדיל את תפוקת הלב, להרחיב את העורקים הכליליים;
- משתנים (furosemide, spironolactone)- להפחית את העיכוב של נוזל עודף בגוף;
- Β-adrenoblockers (carvedilol)- להפחית את קצב הלב, לשפר את מילוי הדם של הלב, להגדיל את תפוקת הלב;
- תרופות המשפיעות על חילוף החומרים של שריר הלב(ויטמיני B, חומצה אסקורבית, ריבוקסין, תכשירי אשלגן);
- תרופות נוגדות קרישה (אספירין, קומדין)- למנוע פקקת בכלי.
טיפול במונוטרפיה בטיפול ב- CHF נעשה לעיתים רחוקות, ובמקרה זה ניתן להשתמש רק במעכבי ACE בשלבים הראשונים של CHF.
טיפול משולש (ACEI + diuretic + glycoside) - היה תקן הטיפול של CHF בשנות ה -80, ועכשיו נשאר יעיל של טיפול ב- CHF, אך עבור חולים עם קצב סינוס, החלפת glycoside על ידי חוסם ביתא. תקן הזהב מאז תחילת שנות ה -90 ועד היום - שילוב של ארבע תרופות - ACEI + משתן + גליקוזיד + חוסם בטא.
מניעה ופרוגנוזה
כדי למנוע אי ספיקת לב, אתה צריך תזונה נכונה, פעילות גופנית מספקת, דחייה של הרגלים רעים. כל המחלות של מערכת הלב וכלי הדם צריך להיות מזוהה בזמן וטיפל.
הפרוגנוזה בהיעדר טיפול ב- CHF היא שלילית, מאחר שרוב מחלות הלב מובילות ללבוש ולפיתוח ולסיבוכים חמורים. בעת ביצוע הטיפול הרפואי ו / או הקרדיוגרגי, הפרוגנוזה חיובית יש האטה בהתקדמות של אי ספיקה או תרופה קיצונית מן הבסיס מחלה.

כיצד לבחור פרוביוטיקה למעי: רשימת תרופות.

סירופ שיעול יעיל וזול לילדים ומבוגרים.
תרופות נוגדות דלקת לא סטרואידים מודרניות.

סקירה של טבליות מהלחץ המוגבר של הדור החדש.
 תרופות אנטי-וירליות הן זולות ויעילות.
תרופות אנטי-וירליות הן זולות ויעילות.


