 Krooninen sydämen vajaatoiminta (CHF) on tila, jossa sydämen vajaatoiminnan määrä jokainen syke, eli sydämen pumppausfunktio putoaa, minkä seurauksena elimistä ja kudoksista puuttuu happea. Noin 15 miljoonaa venäläistä kärsii tästä taudista.
Krooninen sydämen vajaatoiminta (CHF) on tila, jossa sydämen vajaatoiminnan määrä jokainen syke, eli sydämen pumppausfunktio putoaa, minkä seurauksena elimistä ja kudoksista puuttuu happea. Noin 15 miljoonaa venäläistä kärsii tästä taudista.
Riippuen siitä, kuinka nopeasti sydämen vajaatoiminta kehittyy, se jakautuu akuuteiksi ja kroonisiksi. Akuutti kongestiivinen sydämen vajaatoiminta voi liittyä vammoihin, toksiinien, sydänsairauksien ja ilman hoitoa voi nopeasti johtaa kuolemaan.
Krooninen sydämen vajaatoiminta kehittyy pitkään ja ilmenee ominaisuuksien ominai- suuksina (hengenahdistus, väsymys ja lasku liikunta, turvotus jne.), jotka liittyvät elinten ja kudosten riittämättömässä perfuusioon levossa tai liikunnan aikana ja usein nesteen kertymisen elimistössä
Tässä artikkelissa puhutaan tämän hengenvaarallisen tilan syistä, oireista ja hoitomenetelmistä, mukaan lukien kansanhoito.
luokitus
B. luokituksen mukaan H. Vasilenko, N. D. Strazhesko, G. F. Langin kroonisen sydämen vajaatoiminnan kehityksessä erotetaan kolme vaihetta:
- I Art. (HI) alkuvaiheen tai piilevä vajaatoiminta, joka ilmenee hengenahdistuksen ja palpitaation muodossa vain huomattavalla fyysisellä rasituksella, joka ei aiemmin aiheuttanut sitä. Muissa hemodynamiikassa ja elinten toiminnoissa ei rikota, työkyky on jonkin verran alentunut.
- II vaihe - ilmaistu, pitkittynyt verenkiertohäiriö, hemodynaamiset häiriöt (pysähtyminen pienessä kiertokierroksessa), joilla on vähän fyysistä rasitusta, joskus lepoaikoina. Tässä vaiheessa erotetaan kaksi jaksoa: jakso A ja jakso B.
- H IIA-vaihe - hengenahdistus ja sydämentykytys kohtalaisella liikunnalla. Epätasainen syanoosi. Yleensä verenkiertohäiriö on pääosin kiertokulun piireissä: toisinaan säännöllinen kuiva yskä hemoptys, keuhkojen pysähtyneisyys (krepitus ja hiljaiset kosteat aaltojen alaosat), palpitaatiot, keskeytykset alueella sydän. Tässä vaiheessa esiintyy myös vakavia verenkierrosta (vähäinen turvotus jalkojen ja alaosassa, vähäinen maksan lisääntyminen maksassa). Aamulla nämä ilmiöt ovat laskussa. Työkapasiteettia on vähennetty huomattavasti.
- H IIB-vaihe - hengenahdistus levossa. Kaikki sydämen vajaatoiminnan objektiiviset oireet lisääntyvät dramaattisesti: voimakas syanoosi, pysyvät muutokset keuhkoissa, pitkittyneet kivuliaita kipuja, sydämen epäsäännöllisyys, sydämentykytys; verenkiertohäiriön merkkejä pitkin suurta ympyrää verenkierto, alaraajojen ja rungon jatkuva edeema, suurentunut tiheä maksa (maksan sydämen maksakirroosi), hydrothorax, ascites, raskas oliguria. Potilaat ovat vammaisia.
- III vaihe (H III) - viimeinen dystrofinen vajaatoimintavaiheHemodynaamisten häiriöiden lisäksi kehittyy morfologisesti peruuttamattomia muutoksia elimissä (diffuusi pneumoskleroosi, maksakirroosi, kongestiivinen munuainen jne.). Metabolia on rikki, potilaiden ehtyminen kehittyy. Hoito on tehotonta.
Riippuensydämen toimintahäiriön vaiheet eristetään:
- Systolinen sydämen vajaatoiminta (liittyy systolian rikkomiseen - sydämen kammioiden supistumisaika);
- Diastolinen sydämen vajaatoiminta (johon liittyy diastolinen toimintahäiriö - sydämen kammioiden rentoutuminen);
- Mixed sydämen vajaatoiminta (liittyy heikkenemiseen ja systoli, ja diastole).
Riippuenvallitsevan verenpuutoksen alueet eristetään:
- Oikean kammion sydämen vajaatoiminta (veren pysähtyminen pienessä verenkierrospiirissä eli keuhkoissa);
- Vasemman kammion sydämen vajaatoiminta (veren pysähtyminen suuressa verenkierrospiirissä, eli kaikkien elinten paitsi keuhkoissa);
- Biventrikulaarinen (kaksi kammiota) sydämen vajaatoiminta (veren pysähtyminen molemmissa liikkeessä).
Riippuenfyysisen tutkimuksen tulokset määritetään luokkiin Killip-asteikolla:
- I (ei merkkejä HF: stä);
- II (lievästi ilmaistu CH, pieni hengityksen vinkuminen);
- III (voimakkaampi CH, enemmän hengityksen vinkuminen);
- IV (kardiogeeninen shokki, systolinen verenpaine alle 90 mm Hg. v).
Kuolleisuus kroonisessa sydämen vajaatoiminnassa on 4-8 kertaa korkeampi kuin heidän ikäisensä. Ilman oikeaa ja oikea-aikaista kohtelua, kun kompensointiprosessi on kulunut, koko vuoden eloonjäämisaste on 50%, mikä on verrattavissa joihinkin syöpätapauksiin.
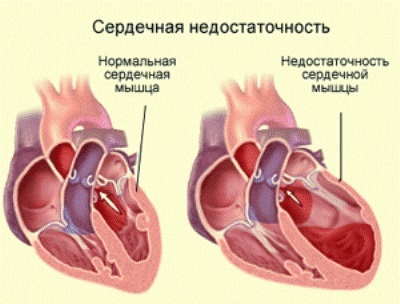
Kroonisen sydämen vajaatoiminnan syyt
Miksi CHF kehittyy ja mikä se on? Kroonisen sydämen vajaatoiminnan syy on yleensä sydänvauriota tai sen kykyä pumpata oikea veren määrä verisuonten kautta.
Tärkeimmät sairauden syytsoittaa:
- iskeeminen sydänsairaus;
- valtimonopeus;
- sydänsairaudet.
On myösmuut provosoivat tekijättaudin kehittyminen:
- diabetes mellitus;
- Kardiomyopatia - sydänsairaus;
- rytmihäiriö - rytmihäiriö;
- sydänlihastulehdus - sydänlihaksen tulehdus (sydänlihakset);
- sydämen vajaatoiminta, jolle on ominaista sidekudoksen leviäminen;
- tupakointi ja alkoholin väärinkäyttö.
Tilastojen mukaan miehillä taudin yleisimpiä syitä ovat sepelvaltimotauti. Naisilla tämä tauti aiheutuu pääasiassa valtimonopeudesta.
CHF-kehityksen mekanismi
- Sydän läpäisykyky (pumppaaminen) pienenee - taudin ensimmäiset oireet ilmestyvät: suvaitsemattomuus fyysiseen rasitukseen, hengenahdistus.
Korvaavat mekanismit on kytketty sydämen normaalin toiminnan ylläpitämiseen: vahvistamalla sydänlihaksia, lisäämällä adrenaliinia, lisäämällä veren määrää viivästymisen vuoksi neste. - Sydämen toimintahäiriö: lihassolut lisääntyivät huomattavasti ja verisuonten määrä kasvoi hieman.
- Korvaavat mekanismit ovat tyhjentyneet. Sydämen työ heikkenee merkittävästi - jokaisella painolla se työntää tarpeeksi verta.
näyttö
Taudin tärkeimpinä oireina voidaan tunnistaa tällaiset oireet:
- Usein hengenahdistus- valtio, jossa on vaikutelma ilman puutteesta, joten se muuttuu nopeaksi eikä kovin syvälle;
- Lisääntynyt väsymys, jolle on tunnusomaista voiman menetyksen nopeus prosessin suorituksessa;
- kasvaasydämen lyöntiäminuutissa;
- Perifeerinen turvotus, jotka osoittavat, että nesteestä on huono vetäytyminen kehosta, alkavat näkyä kannoista ja sitten mennä korkeammalle ja alemmalle vyötärölle, missä ne pysähtyvät;
- yskä- Vaipan alusta alkaen hän on kuiva tämän taudin kanssa, ja sitten kyyhky alkaa erottua.
Krooninen sydämen vajaatoiminta yleensä kehittyy hitaasti, monet ihmiset pitävät sitä kehon ikääntymisen ilmentymänä. Tällaisissa tapauksissa potilaat usein viimeiseen hetkeen asti vetävät vetoomuksen kardiologille. Tämä tietenkin vaikeuttaa ja pidentää hoitoprosessia.

Kroonisen sydämen vajaatoiminnan oireet
Kroonisen sydämen vajaatoiminnan alkuvaiheessa voi kehittyä vasemman- ja oikean kammion, vasemman ja oikean eteisen tyyppisiä. Pitkällä taudin kululla on toimintahäiriöitä, kaikki sydämen osat. Kliinisessä tutkimuksessa voimme tunnistaa kroonisen sydämen vajaatoiminnan tärkeimmät oireet:
- nopea väsymys;
- hengenahdistus, sydämen astma;
- perifeerinen turvotus;
- sydämentykytys.
Useimmat potilaat tekevät väsymyksestä valituksia. Tämän oireen esiintyminen johtuu seuraavista tekijöistä:
- pieni sydänlähtö;
- riittämätön perifeerinen verenvirtaus;
- kudoshyposian tila;
- lihasheikkouden kehittyminen.
Hengenahdistus sydämen vajaatoiminta kasvaa vähitellen - ensin esiintyy fyysisellä rasituksella, sen jälkeen ilmenee vähäisillä liikkeillä ja jopa levossa. Kun sydämen vajaatoiminta kehittyy, ns. Sydänsairaus - tukehtumisjaksot, joita esiintyy yöllä.
Paroksismaalinen (spontaani, paroksismaali) yöllinen hengenahdistus voi ilmetä itsensä seuraavasti:
- paroksismaalisen yötahdistuksen lyhyet hyökkäykset, jotka kulkevat itsenäisesti;
- tyypilliset sydäntahdon hyökkäykset;
- akuutti keuhkojen turvotus.
Sydämen astma ja keuhkoödeema ovat lähinnä akuutti sydämen vajaatoiminta, joka on kehittynyt kroonisen sydämen vajaatoiminnan taustalla. Sydämen astma esiintyy tavallisesti yön toisella puoliskolla, mutta joissakin tapauksissa se aiheuttaa fyysistä rasitusta tai tunne-elämän jännitystä päivällä.
- Kevyissä tapauksissahyökkäys kestää useita minuutteja ja sillä on tunne ilman puutetta. Potilas istuu alas, keuhkot kuuntelevat kovaa hengitystä. Joskus tämän tilan mukana seuraa yskä, jossa on pieni vaurion määrä. Takavarikot voivat olla harvinaisia - muutamassa päivässä tai viikoissa, mutta ne voivat toistua useita kertoja yön aikana.
- Raskaammissatapaukset aiheuttavat vakavan pitkän aikavälin sydäntahdon hyökkäyksen. Potilas herää, istuu alas, kallistaa kehon eteen ja antaa kätensä lanteen tai sängyn reunaan. Hengitys muuttuu nopeaksi, syvälle, yleensä hengitysvaikeudella ja uloshengityksellä. Keuhkojen kruunu saattaa olla poissa. Useissa tapauksissa bronkospasmi voi liittyä, mikä parantaa ilmanvaihtohäiriöitä ja hengitystä.
Episodit voivat olla niin epämiellyttäviä, että potilas voi pelätä lepäämään senkin jälkeen, kun oireet ovat kadonneet.
Diagnoosi CHF
Diagnoosissa on aloitettava valitusten analysointi, oireiden havaitseminen. Potilaat valittavat hengenahdistusta, väsymystä, sydämentykytystä.
Lääkäri selkeyttää potilasta:
- Kuinka hän nukkuu;
- Tyynyjen määrä muuttui viime viikolla?
- Olipa henkilö aloittanut nukkua istumalla sen sijaan, että hän nukkuisi.
Diagnoosin toinen vaihe onfyysinen tutkimus, mukaan lukien:
- Ihon tutkiminen;
- Rasvan ja lihasmassan vakavuuden arviointi;
- Tarkista turvotuksen esiintyminen;
- Pulssin palpata;
- Maksan palpatio;
- Keuhkojen auskultaatio;
- Sydämen kuuntelu (I sävy, systolinen murina 1. auskultaatiossa, toisen sävyn analyysi, "galoprytmi");
- Punnitus (painon lasku 1 prosentilla 30 päivässä ilmaisee kakeksia).
Diagnoosin tavoitteet:
- Sydämen vajaatoiminnan varhainen havaitseminen.
- Selvennä patologisen prosessin vakavuus.
- Sydämen vajaatoiminnan etiologian määrittäminen.
- Komplikaatioiden riski ja patologian äkillinen eteneminen.
- Ennusteen arvio.
- Arvio taudin komplikaatioiden todennäköisyydestä.
- Seurataan taudin kulkua ja reagoidaan nopeasti potilaan tilan muutoksiin.
Diagnostiikkatehtävät:
- Tavoitteellinen vahvistus patologisten muutosten esiintymisestä tai puuttumisesta sydänlihassa.
- Hengenahdistuksen, nopean väsymyksen, nopean sydämen sykkeen, perifeerisen turvotuksen, märän hengityksen vinkumisen merkkien havaitseminen keuhkoissa.
- Kroonisen sydämen vajaatoiminnan kehittymiseen johtavan patologian tunnistaminen.
- NYHA: n (New York Heart Association) sydämen vajaatoiminnan vaiheen ja funktionaalisen luokan määrittäminen.
- Sydämen vajaatoiminnan ensisijaisen mekanismin tunnistaminen.
- Tunnistamisen aiheuttavat syyt ja tekijät, jotka pahentavat sairauden kulkua.
- Samanaikaisten sairauksien tunnistaminen, niiden yhteys sydämen vajaatoimintaan ja sen hoitoon.
- Kerätään riittävästi objektiivisia tietoja tarvittavasta hoidosta.
- Havaitsemisen merkkien läsnäolo tai puuttuminen kirurgisten hoitomenetelmien käyttöön.
Sydämen vajaatoiminnan diagnosointi olisi suoritettava käyttäenlisätutkimusmenetelmät:
- EKG näyttää yleensä hypertrofiaa ja sydänlihasiskemiaa. Usein tämä tutkimus voi tunnistaa samanaikaiset rytmihäiriöt tai johtumishäiriöt.
- Näyte, jolla on fyysinen aktiivisuus, suoritetaan sen sietokyvyn määrittämiseksi samoin kuin sepelvaltimotautiin (ST-segmentin poikkeama EKG: stä isoliinista).
- Päivittäisen Holter-seurannan avulla voit selventää sydänlihasten tilaa potilaan tyypillisessä käyttäytymisessä sekä unen aikana.
- CHF: n ominaispiirre on ejektiofraktioiden väheneminen, joka on helposti havaittavissa ultraäänellä. Jos lisäksi hoidat dopplerografiaa, sydänvaurioista tulee ilmeisiä, ja oikealla taidolla voit jopa paljastaa tutkintonsa.
- Sepelvaltimotauti ja ventrikulografia suoritetaan sepelvaltimotilan tilan selkeyttämiseksi sekä myös preoperatiivisen valmisteen suhteen, kun sydän on avoinna.
Kun diagnoosi on diagnosoitu, lääkäri kysyy potilasta valituksista ja yrittää tunnistaa CHF-tyypit. Diagnoosiin liittyvien todisteiden joukossa on tärkeää löytää henkilö, jolla on ollut sydänsairaus. Tässä vaiheessa on parasta käyttää EKG: tä tai määrittää natriureettinen peptidi. Jos ei löydy poikkeavuutta, ihmisillä ei ole CHF-arvoa. Jos löydetään sydänlihaksen vaurioitumista, potilasta tulee käyttää sydänkardiografiaa sydämen vaurioiden, diastolisten häiriöiden jne. Luonteen määrittämiseksi.
Seuraavissa vaiheissa, joilla lääkäri tunnistaa kroonisen sydämen vajaatoiminnan syyt, selvittää muutosten voimakkuus ja palautumiskyky asianmukaisen hoidon määrittämiseksi. On mahdollista antaa lisätutkimuksia.
komplikaatioita
Kroonista sydämen vajaatoimintaa sairastavat potilaat voivat kehittää tällaisia vaarallisia olosuhteita
- usein ja pitkittynyt keuhkokuume;
- sydänlihaksen patologinen hypertrofia;
- lukuisia tromboembolia, joka johtuu tromboosista;
- kehon yleinen sammuminen;
- sydämen rytmihäiriö ja sydämen kulkeutuminen;
- maksan ja munuaisten vajaatoiminta;
- äkillinen kuolema sydänpysähdyksestä;
- tromboemboliset komplikaatiot (sydänkohtaus, aivohalvaus, keuhkovaltimoiden tromboembolisuus).
Komplikaatioiden ennaltaehkäisy on määrättyjen lääkkeiden käyttö, oikea-aikainen määritys indikaatioista operatiivinen hoito, antikoagulanttien nimeäminen indikaatioiden mukaan, antibioottihoidon bronkopulmonaarivammojen hoitoon järjestelmään.

Kroonisen sydämen vajaatoiminnan hoito
Ensinnäkin potilaita kehotetaan noudattamaan sopivaa ruokavaliota ja rajoittamaan liikuntaa. On välttämätöntä luopua kokonaan nopeasti olevista hiilihydraateista, hydratuista rasvoista, erityisesti eläinperäisistä, ja myös seurata huolellisesti suolan kulutusta. On myös välttämätöntä lopettaa välittömästi tupakointi ja juoda alkoholia.
Kaikki kroonisen sydämen vajaatoiminnan hoitomenetelmät koostuvat joukosta toimenpiteitä, joilla pyritään luomaan välttämättömät olosuhteet arjessa, edistämällä SS: n kuormituksen nopea lasku sekä sellaisten lääkkeiden käyttö, jotka on suunniteltu auttamaan sydänlihaksen toimintaa ja vaikuttamaan vesisuolaa häiritseviin prosesseihin vaihto. Hoidon tilavuuden tarkoitus liittyy itse taudin kehittymisasteeseen.
Kroonisen sydämen vajaatoiminnan hoito kestää pitkään. Se sisältää:
- Lääkehoito, jolla pyritään torjumaan taustalla olevan taudin oireita ja poistamaan syyt, jotka edistävät sen kehittymistä.
- Rationaalinen tila, mukaan lukien työtaistelun rajoittaminen sairauden vaiheiden muodon mukaan. Tämä ei tarkoita sitä, että potilaan tulisi aina olla sängyssä. Hän voi liikkua huoneessa, on suositeltavaa harjoitella fysioterapiaa.
- ruokavalio terapiassa. Ruoan kaloripitoisuutta on seurattava. Sen on vastattava potilaan määräämää hoitoa. Kokonaiskalorinen saanti vähenee 30%. Ja potilaat, joilla on sammuminen, päinvastoin, saavat parempaa ravitsemusta. Tarvittaessa purkauspäivät suoritetaan.
- Cardiotonic hoito.
- Diureettihoito, jonka tarkoituksena on palauttaa vesisuola ja happo-emäs-tasapaino.
Ensimmäisen vaiheen potilaat pystyvät täysin toimimaan, toisessa vaiheessa on rajoitettu kapasiteetti tai kokonaan menetetty. Kolmannessa vaiheessa potilaat, joilla on krooninen sydämen vajaatoiminta, tarvitsevat jatkuvaa hoitoa.
lääkitys
Kroonisen sydämen vajaatoiminnan huumehoito pyrkii lisäämään ruumiin irtoamisen ja eliminoimista ylimääräisestä nesteestä. Sydämen vajaatoiminnan oireiden asteesta ja vakavuudesta riippuen seuraavat lääkeryhmät on määrätty:
- Vasodilataattorit ja ACE-estäjät- angiotensiinikonvertausentsyymi (enalapriili, kaptopriili, lisinopriili, perindopriili, ramipriili) - alentaa säiliöiden sävyä, laajentaa laskimoita ja verisuonia, mikä vähentää vaskulaarista vastustuskykyä sydämen supistusten aikana ja lisää kasvua sydämen tuotanto;
- Sydänglykosidit (digoksiini, strofantiini jne.)- lisätä sydänlihaksen supistumista, lisätä pumpun toimintaa ja diureesia, edistää tyydyttävää fyysisen rasituksen toleranssia;
- Nitraatit (nitroglyseriini, nitroni, sustac jne.)- parantamaan kammioiden veren täyttämistä, lisäämään sydämen tuotantoa, laajentamaan sepelvaltimoita;
- Diureetit (furosemidi, spironolaktoni)- vähentää ylimääräisen nesteen viivästymistä kehossa;
- Β-adrenoblockerit (karvediloli)- vähentää sydämen lyöntitiheyttä, parantaa sydämen veren täyttämistä, lisää sydämen annosta;
- Lääkkeet, jotka parantavat sydänlihaksen metaboliaa(B-vitamiinit, askorbiinihappo, riboksiini, kaliumvalmisteet);
- Antikoagulantit (aspiriini, varfariini)- estää tromboosi aluksissa.
Monoterapiaa hoidettaessa CHF: ta käytetään harvoin, ja tässä ominaisuudessa vain ACE-estäjiä voidaan käyttää alkuvaiheessa CHF: ssa.
Triple therapy (ACEI + diureetti + glykosidi) - oli standardi hoidossa CHF 80-luvulla, ja nyt se pysyy tehokas järjestelmä hoidettaessa CHF, mutta potilailla, joilla on sinusrytmi, glykosidin korvaaminen beetasalpaajaa. Kulta-standardi 90-luvun alusta asti - neljän lääkkeen yhdistelmä - ACEI + diureetti + glykosidi + beetasalpaaja.
Profylaksi ja ennuste
Sydämen vajaatoiminnan välttämiseksi tarvitset asianmukaista ravitsemusta, riittävää liikuntaa, huonoja tapoja hylätä. Kaikki sydän- ja verisuonijärjestelmän sairaudet olisi tunnistettava ja hoidettava oikea-aikaisesti.
Ennuste ilman CHF-hoidon puutetta on epäedullinen, koska useimmat sydänsairaudet johtavat sen kulutukseen ja kehittymiseen sekä vaikeisiin komplikaatioihin. Lääketieteellisessä ja / tai sydänkirurgisessa hoidossa ennuste on suotuisa, koska taustalla on hidastuminen vajaatoiminnan etenemisessä tai radikaali paraneminen sairaus.

Miten valita probiotit suoliston: luettelo huumeista.

Tehokas ja edullinen yskänsiirappi lapsille ja aikuisille.
Modernit ei-steroidiset tulehduskipulääkkeet.

Tablettien tarkastelu uuden sukupolven lisääntyneestä paineesta.
 Antiviraaliset lääkkeet ovat halpoja ja tehokkaita.
Antiviraaliset lääkkeet ovat halpoja ja tehokkaita.



