 La enfermedad de Raynaud es una enfermedad en la que se altera el suministro de sangre arterial de las manos o los pies. La enfermedad es paroxística y generalmente afecta simétricamente a los miembros superiores. Las mujeres están enfermas más a menudo que los hombres.
La enfermedad de Raynaud es una enfermedad en la que se altera el suministro de sangre arterial de las manos o los pies. La enfermedad es paroxística y generalmente afecta simétricamente a los miembros superiores. Las mujeres están enfermas más a menudo que los hombres.
Como regla general, el síndrome de Reynaud es un fenómeno secundario que se desarrolla en diversas enfermedades difusas del tejido conectivo (principalmente esclerodermia), lesiones de la columna cervical, sistema nervioso periférico (tracto ganglionar), sistema endocrino (hipertiroidismo, trastornos diencefálicos), arteritis del dedo, aneurismas arteriovenosos, costillas cervicales adicionales, crioglobulinemia.
Si no hay razones específicas para el desarrollo del síndrome de Raynaud, enfermedad de Raynaud luego hablar de la enfermedad, su función obligatoria - simetría de la extremidad afectada.
Causas del Síndrome de Raynaud
¿Por qué ocurre la enfermedad de Raynaud y qué es? Por primera vez, esta enfermedad fue descrita por el médico francés Maurice Reynaud en 1862. Se dio cuenta de que las manos de muchas mujeres que diariamente tenían que lavar la ropa en agua fría tenían un color cianótico. Las trabajadoras se quejaban de entumecimiento frecuente y hormigueo desagradable en los dedos.
Reynaud concluyó que el enfriamiento prolongado de las manos conduce a un espasmo prolongado de los vasos sanguíneos y trastornos circulatorios. Sin embargo, el médico francés y sus seguidores no lograron revelar el mecanismo del desarrollo de la enfermedad.
Sin embargo, hay factores que pueden contribuir al inicio de la enfermedad. Estos incluyen:
- Trastornos del sistema endocrino;
- Situaciones estresantes frecuentes;
- Hipotermia constante de las extremidades;
- Factores profesionales (como la vibración);
- Lesiones en los dedos;
- Cualquier enfermedades reumáticas (estos incluyen la artritis reumatoide, lupus eritematoso sistémico, nodosa periartritis y algún otro trastorno);
- Anemia hemolítica autoinmune con anticuerpos fríos completos.
- Factor hereditario
La enfermedad se manifiesta periódicamente bajo la influencia de factores provocadores: emociones negativas o bajas temperaturas. Una vez que un hombre salir del frío o nervioso, ya que hay un espasmo de las arterias pequeñas de las manos (al menos - parada, las orejas, la nariz). Los dedos son blancos, tienen una sensación de entumecimiento, hormigueo, a veces dolor.
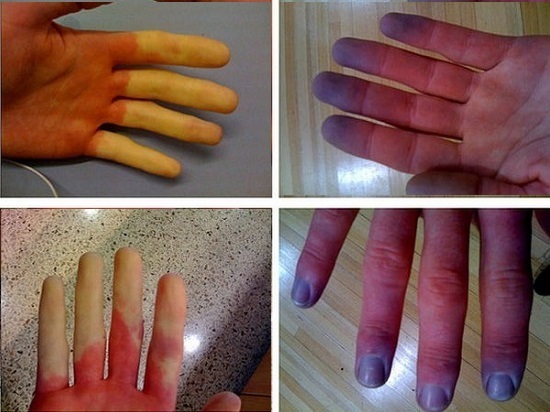
Síntomas de la enfermedad de Raynaud
Dependiendo de la etapa del síndrome de Raynaud, los síntomas de la enfermedad progresarán (cf. foto):
- Angiospastic. Hay cortos receptáculos terminales calambres falanges de los dedos (por lo general el 2 y 3), y al menos - 1 dedos de los pies 3-th. Los espasmos se reemplazan rápidamente por la expansión de los vasos sanguíneos con enrojecimiento de la piel y calentamiento de los dedos.
- Angioparalítico. Se caracteriza por ataques frecuentes que ocurren sin motivo aparente y duran una hora o más. Al final de la fase de ataque de la cianosis desarrolla - hay de color azul-violeta es seguido por un eritema grave (enrojecimiento) y una ligera hinchazón de la enfermedad área afectada.
- Trofo-paralítico. Los ataques que aumentan constantemente con un largo período de espasmo conducen al hecho de que la estructura de la piel de las extremidades se ve perturbada. En los dedos se pueden formar úlceras muy curativas y necrosis de las áreas de la piel. A veces los pacientes incluso comienzan a gangrena. Esta etapa se denomina troforalítica y es la etapa más grave de la enfermedad de Raynaud.
En el caso de la enfermedad de Raynaud, el primer síntoma es el aumento de la sensibilidad a los pies fríos - más a menudo las manos, a la que se unió luego por escaldado de las falanges terminales, y el dolor en ellos con elementos de parestesia. Estos trastornos tienen un carácter paroxístico y desaparecen por completo después del ataque.
La distribución de los trastornos vasculares periféricos no tiene un patrón estricto, pero con mayor frecuencia son los dedos II-III de las manos y los primeros 2-3 dedos de los pies. Las partes distales de los brazos y las piernas están involucradas en la mayor parte del proceso, y las otras partes del cuerpo, los lóbulos de las orejas y la punta de la nariz están mucho menos involucradas.
El curso de la enfermedad progresa lentamente, sin embargo, independientemente de la etapa del síndrome de Raynaud, los casos de inversión desarrollo del proceso: al comienzo de la menopausia, el embarazo, después del parto, el cambio climático condiciones
Diagnóstico del Síndrome de Raynaud
Con el síndrome de Raynaud, el diagnóstico se basa principalmente en las quejas de los pacientes y los datos objetivos, así como en métodos de investigación adicionales. Durante el diagnóstico, se realiza una capilaroscopia del lecho ungueal del paciente. Le permite visualizar y estudiar los cambios funcionales y estructurales en las arterias de las extremidades. Otra etapa en el diagnóstico de la enfermedad de Raynaud son las pruebas de frío para evaluar el estado de las extremidades después de la inmersión en agua con una temperatura de 10 ° C durante 2-3 minutos.
Además, con la enfermedad de Raynaud, el diagnóstico incluye la evaluación de los siguientes criterios:
- nivel de trastornos circulatorios en las extremidades,
- simetría de sitios con angiospasmo,
- la presencia de otras enfermedades flebológicas,
- la duración de la manifestación de los síntomas de la enfermedad de Raynaud es de al menos 2 años.
Métodos de laboratorio utilizados en el diagnóstico del síndrome de Raynaud:
- un análisis de sangre general;
- prueba de sangre bioquímica;
- coagulograma (parámetros de coagulación);
- Pruebas inmunológicas (estudios de inmunidad);
- análisis general de orina.
El diagnóstico de esta enfermedad se establece utilizando criterios médicos claros. Se llama la atención sobre el espasmo vascular, cuya aparición ocurre durante la acción del frío o estrés, la simetría de las manifestaciones de los síntomas de la enfermedad y la repetición de espasmos, que está presente en todo el varios años
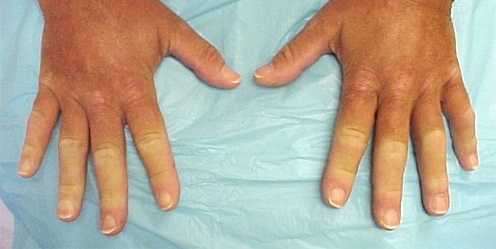
Tratamiento de la enfermedad de Raynaud
Cuando aparecen los síntomas de la enfermedad de Raynaud, el tratamiento se puede dividir en dos grupos: conservador y quirúrgico.
- Métodos conservadoresincluir el uso de fármacos vasodilatadores (p. ej., fentolamina). El tratamiento farmacológico con la enfermedad de Raynaud continúa durante toda la vida del paciente. Cabe señalar que con el uso prolongado de estos medicamentos, las complicaciones inevitablemente se desarrollan.
- Cuando los ataques de angiospasmo de las extremidades no son sensibles a los fármacos vasodilatadores, se recomiendatratamiento quirúrgico de la enfermedad de Raynaud - simpatectomía. Consiste en eliminar o detener las fibras nerviosas del tronco simpático causando espasmos arteriales. El tipo menos traumático de tratamiento quirúrgico de la enfermedad de Raynaud es la simpatectomía endoscópica. Durante este, el paciente bajo anestesia general recibe un clip en el tronco simpático en el área del pecho o el cuello.
Una parte importante del tratamiento de la enfermedad de Raynaud es limitar el contacto del paciente con los factores provocadores. Con una alta carga emocional negativa, se deben tomar sedantes. Si necesita ponerse en contacto con un ambiente frío y húmedo, debe vestirse con ropa más abrigada de lo habitual, especialmente calentar cuidadosamente las manos y los pies.
Si la especialidad supone un trabajo largo o incluso de corto plazo en la calle en cualquier clima, la cuestión de cambiar las condiciones de trabajo debe plantearse. Lo mismo se aplica al trabajo asociado con una tensión nerviosa constante.
Una nueva palabra en el tratamiento del síndrome de Raynaud es la terapia con células madre, cuyo objetivo es normalizar el flujo sanguíneo periférico. Las células madre promueven el descubrimiento de nuevas colaterales en el lecho vascular, estimulan la regeneración de las células nerviosas dañadas, lo que finalmente lleva al cese de los paroxismos de la vasoconstricción.
Pronóstico
Con el síndrome de Raynaud, el pronóstico depende de la progresión de la patología subyacente. El curso del síndrome es relativamente favorable, los ataques de isquemia pueden cesar espontáneamente después de un cambio en los hábitos, el clima, la profesión, el tratamiento sanatorio, etc.
Prevención
Para evitar un ataque, debe seguir ciertas precauciones, sin incluir los factores provocadores:
- fumar;
- superenfriamiento;
- trabajo relacionado con el estrés de las manos;
- contactos con productos químicos, que son la causa principal de los espasmos vasculares.
Cuando, después del estrés o la hipotermia, una persona siente el entumecimiento de la punta de los dedos y ve un cambio en el tono de la piel de las extremidades, es necesario que se lo muestre al médico. No te automediques. Inofensivo a primera vista, la patología puede provocar efectos irreversibles en el cuerpo.

Cómo elegir los probióticos para el intestino: una lista de medicamentos.

Jarabes para la tos efectivos y económicos para niños y adultos.
Medicamentos antiinflamatorios no esteroideos modernos.

Revisión de tabletas a partir del aumento de presión de la nueva generación.
 Los medicamentos antivirales son baratos y efectivos.
Los medicamentos antivirales son baratos y efectivos.



